生殖医療というと、体外受精や顕微授精が注目されがちですが、近年は妊娠・出産するための手術である「生殖外科手術」や、流産を繰り返す「不育症」、若いがん患者さんの「妊よう性温存療法」、将来の妊娠に備える「プレコンセプションケア」など、さまざまな分野を包括するようになっています。
せっかく妊娠したのに流産や死産を繰り返す、不育症という病気があります。
不育症の原因には、子宮の形態異常、抗リン脂質抗体症候群、甲状腺ホルモンの異常、夫婦の染色体異常が挙げられています。
| 不育症の原因とその治療 | |
| 子宮の形態異常 | 子宮鏡下子宮中隔切除術 |
| 抗リン脂質抗体症候群 | アスピリン&ヘパリン療法 |
| 甲状腺ホルモンの異常 | 甲状腺の治療 |
| 夫婦の染色体異常 | *胚の着床前診断(PGT-SR) |
| 流産した胎児/絨毛が染色体異常 | *胚の着床前診断(PGT-A) |
*胚の着床前診断(PGT-A・PGT-SR)は、県内の連携施設へお願いしています。
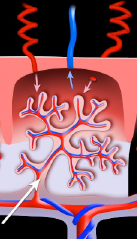
アスピリンとヘパリンで、
子宮局所の血流を改善
一方で、不育症には未知の部分も多く、精密検査をしても半数以上が原因不明です。
最新の「不育症管理に関する提言2021」では、①流産した検体の絨毛染色体検査を行う、②アスピリン内服にヘパリンCa自己皮下注射をどう組み合わせるか、の2つを重視しています。
私たちは、もともとアスピリンとヘパリンの治療を積極的に行っていますし、保険診療で絨毛染色体検査が受けられるよう準備中です。
生殖補助医療による妊娠の出産リスク
私たちは、生殖補助医療による妊娠の出産リスクにも注意しています。
生殖補助医療で妊娠が成立すると、お母さんの妊娠高血圧症候群・前置胎盤・早産、赤ちゃんの低体重・病気・死亡のリスクが高まります。
| 母体のリスク | 児のリスク |
| 妊娠高血圧症候群↑ | 低出生体重児↑ |
| 前置胎盤↑ | 新生児有病率↑ |
| 早産↑ | 新生児死亡率↑ |
Sutcliffe 2007 Lancet, Qin 2016 Fertil Steril
また、流産や出産後に胎盤の成分が子宮内に遺残する、昔の胎盤ポリープ、今でいうretained products of conception(RPOC)が発生しやすく、大量出血のリスクも高まります。
タイミング性交やAIHによる妊娠はローリスクですが、生殖補助医療による妊娠はかなりハイリスクであり、特に慎重な産科管理が必要です。
