不妊症とは?
「不妊症」とは、自然に妊娠する可能性が低く、なんらかの治療が必要な状態をいいます。
日本では、健康な男女が妊娠を希望し、避妊をせずに性交(セックス)を1年間繰り返しても妊娠しない場合、不妊症と診断しています。
男性の精液・精子の異常や性交・射精の障害、女性の月経不順・排卵障害や卵巣予備能の低下(高齢)、子宮内膜症・子宮筋腫といった背景がある場合は、1年間を待たずに、速やかに治療を開始する必要があります。
アメリカでは、35歳以上の女性で、不妊期間が半年間を越えたら、検査をスタートします。
厚生労働省は、不妊症かも…と悩んでいる・悩んだことがある夫婦が35%(3組に1組)、実際に不妊治療を受けている・受けたことがある夫婦が18%(5.5組に1組)と報告しています(不妊治療と仕事との両立サポートハンドブック)。
私たちの調査では、福井県内で1,000人近い女性が、不妊治療を受けています(令和2年度 福井県不妊治療提供体制調査事業)。
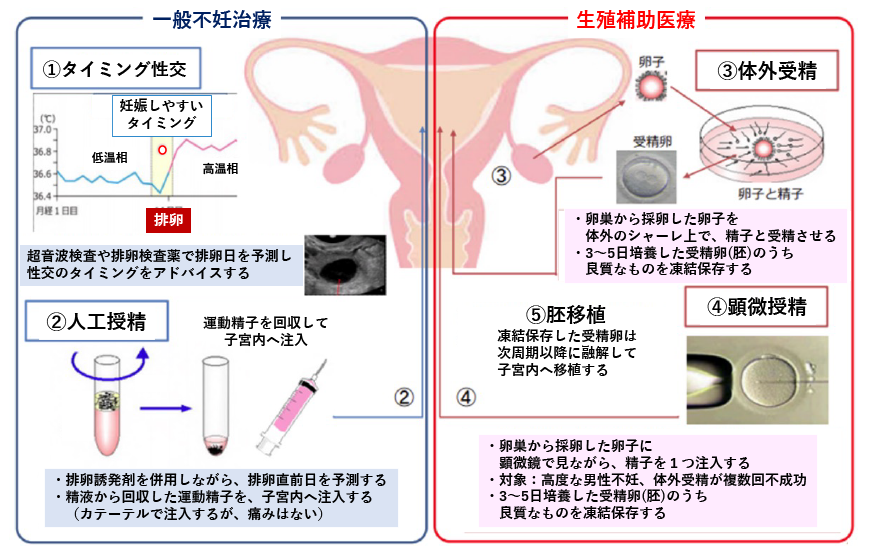
不妊治療には、一般不妊治療(①タイミング性交・②人工授精)と生殖補助医療(③体外受精・④顕微授精・⑤胚移植)があります。
日本では、2019年に生まれた赤ちゃん865,239人のうち、生殖補助医療によって生まれた赤ちゃんが60,598人(14人に1人)でした。
一般不妊治療でも同じくらいの赤ちゃんが生まれると予想されるので、日本では不妊治療によって10万人以上の赤ちゃんが生まれていることになります。
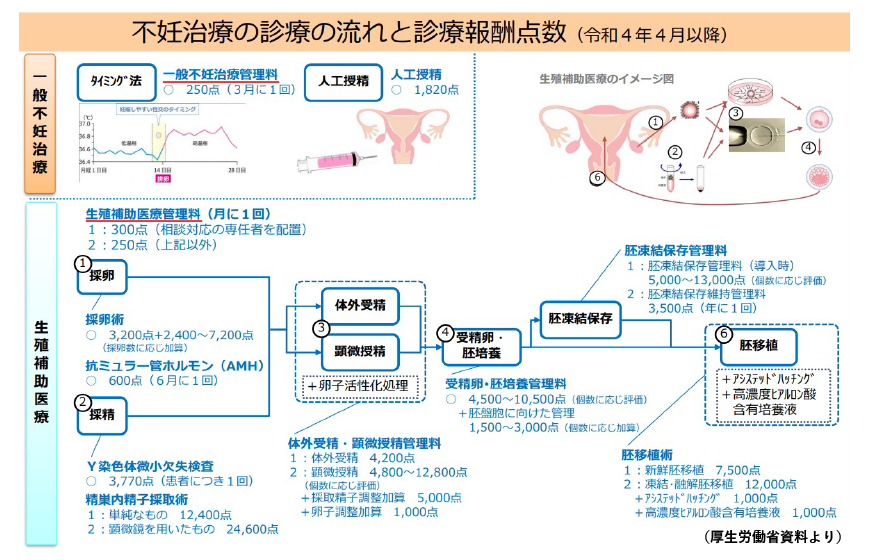
2022年4月から、治療効果が証明された(=エビデンスが確立した)不妊治療に対して、保険診療が適用されることになりました。
不妊治療と仕事の両立もクローズアップされています。
ツラいことも多い不妊治療ですが、あなたの治療を応援してくる人が大勢います。
~タイミング性交や人工授精(AIH)の前に知っておきたいこと~
(1)卵子と精子と受精タイミングについて
ヒトの卵管内における、「精子の生存期間は48~72時間」、「卵子の生存期間は8~12時間」と言われています。
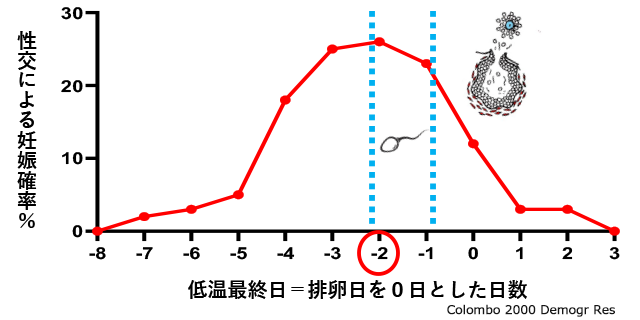
月経周期で、性交による妊娠の確率が最も高いのは、排卵の2日前です。
人工授精(AIH)による妊娠も、排卵2日前から排卵当日の3日間に集中しています。
つまり、必ずしも排卵にドンピシャリのタイミングでなくて良いので、排卵の1~2日前に、精子が確実に入ることが重要です。
尿中LHサージが陰性の状態で、hCG製剤を投与すると、実際に排卵するのは36時間以降とされています。したがって、hCGの注射で人工的にLHサージを誘導した、当日あるいは翌日が、性交やAIHのベストタイミングと言えそうです。
精子の生存期間:48~72時間
卵子の生存期間:8~12時間
尿中LHサージ(ー)
↓
hCG製剤を注射
↓
36時間以降に排卵
↓
hCG注射の当日~翌日が性交
人工授精のタイミング
(2)卵胞発育について
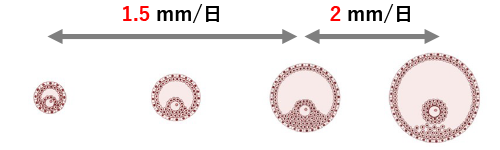
卵胞の発育ペースは1日1.5mm、排卵近くになると1日2mmで、排卵誘発剤を使うとこのペースが少し早まります。
「妊娠率が最も高い卵胞径」というのが分かっていて、自然周期で20~24mm、クロミフェンの内服周期で23~28mm、FSG/hMG製剤の注射やレトロゾール(アロマターゼ阻害剤)の内服周期で18~20mmと言われています。
このとき子宮内膜は6mm以上が望ましく、5mm以下だと妊娠率はガクッと落ちますので、hCG注射のタイミングが早すぎないことも大事です。
排卵誘発剤を使うと、少し早まる
妊娠率が最も高い卵胞径
| 自然周期 | 20~24 mm |
| クロミフェン内服 | 23~28 mm |
| FSH/hMG製剤注射 レトロゾール内服 |
18~20 mm |
Stadmauer 2014 Ultrasound Imaging in Reproductive Medicine
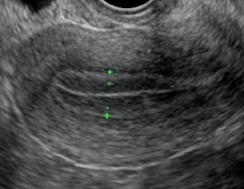
増殖期内膜は 6 mm以上が望ましい
5 mm以下だと妊娠率が著しく低い
(3)経口排卵誘発薬(クロミフェンとレトロゾール)について
排卵誘発の第1選択薬であるクロミフェンは、排卵率が75%と高い割に、妊娠率は35%と思ったほど高くありません。
そこで、クロミフェンでなかなか妊娠しなければ、レトロゾール(アロマターゼ阻害剤)に切り替えると良いかもしれません。
レトロゾールはこれまで自費扱いでしたが、2022年4月から多嚢胞性卵巣症候群(PCOS)や原因不明不妊へ、保険適用できるようになりました。
私たちの施設でも、最近の妊娠・出産例は、クロミフェンよりレトロゾールの方が多くなっています。
レトロゾールは、クロミフェンと違って子宮内膜が薄くならないので、性交やAIHのタイミングは少し早めが良い、と言われています。
クロミフェンやレトロゾールへの反応が今一つの場合は、hMG製剤を追加していくことも可能です。
一般不妊治療
1.タイミング性交
- 不妊治療の最初のステップです。
- 超音波検査やホルモン値などを参考に排卵日を予測します。
- 予測された妊娠しやすい時期に性交渉のタイミングを合わせることで、妊娠する確率を高めます。
- 年齢のことと不妊症検査で男女共に明確な不妊の原因がない場合は、タイミング性交から始めます。
2.(夫婦間)人工授精
-
- ①治療の対象・適応
タイミング性交でなかなか妊娠が成立しない場合や、軽度の男性不妊症(精子・精液の量的・質的な異常)、射精障害・性交障害、精子−頸管粘液不適合、機能性不妊などが、人工授精の適応になります。両側の卵管が閉塞している場合や高度な男性不妊症の場合には、人工授精の適応にはなりません。当院では、人工授精は夫婦間のみに限ります。 - ②治療の方法
妻の排卵期(できれば排卵の前日)に合わせて、人工授精を行います。自宅あるいは病院で、用手法により夫の精液を採取し、2時間以内に病院へお持ちください。精液を調整し、できるだけ多くの運動精子を集めて、妻の子宮の中へ注入します。 - ③当院の治療成績
人工授精の後、まれに子宮内膜炎や卵管炎を起こすことがあります。複数個の卵子が排卵した場合、多胎妊娠になる可能性があります。 - ④副作用
人工授精1回あたりの妊娠率は14%です。人工授精を4~6周期行うと、20~40%の方で妊娠が成立します。年齢とともに、妊娠率・出産率は低下し、流産率が上昇します。 - ⑤費用について
原則的に保険診療です。保険適用外の自費診療分は、別紙をご参照ください。 - ⑥キャンセルについて
治療継続が困難となり、キャンセルせざるを得ない場合があります。ご夫婦の申し出があれば、いかなる段階でも治療を中止します。
- ①治療の対象・適応
生殖補助医療
生殖補助医療(assisted reproductive technology:ART)は、体外受精をはじめとする、近年進歩した新たな不妊治療法を指します。 具体的には体外受精・胚移植(IVF-ET)、顕微授精(卵細胞質内精子注入法 ICSI)、凍結胚・融解移植があげられます。現在は女性不妊のみならず、男性不妊、原因不明不妊にも適応が広まっており、生殖補助医療は難治性不妊症に対する治療として欠かせない治療になっています。
日本産科婦人科学会倫理委員会の登録・調査小委員会報告によると、2022年に全国602施設で行われた生殖補助医療は、543,630周期でした(図1)。また、2022年の報告では、日本における生殖補助医療による総出生児数は77,206人であり、日本では約10人に一人が生殖補助医療で出生していることになります。
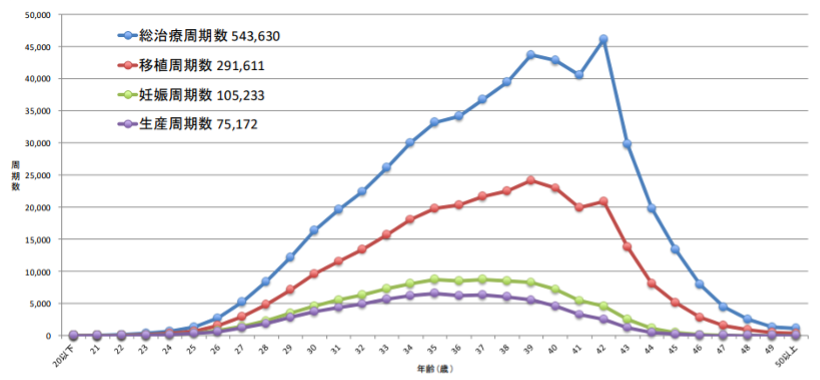
(図1)2022年度 生殖補助医療周期数
日本産科婦人科学会 2022年ARTデータブックより転載
生産周期数と総出生児数が異なるのは、多胎妊娠(双子や三つ子など)のケースも含まれるためです。例えば、1回の生産周期で双子が生まれた場合、生産周期数は「1」ですが、出生児数は「2」になります。
当院では、生殖補助医療は、単に妊娠成立をめざすだけでなく、妊娠・出産の安全性を図り、出生児が健常に発育することが重要と考えています。したがって当院では、多胎妊娠を防ぐために、子宮への移植胚数を原則1個としています。ただし、年齢や治療回数を考慮して、胚を2個移植することもあります。
また、当院では、生殖補助医療の代替手段として、卵管性不妊に対する腹腔鏡手術・卵管鏡手術、子宮内膜症に対する腹腔鏡手術、子宮筋腫に対する外科的療法などを提案させていただく場合があります。男性不妊の場合には、泌尿器科医と連携し、器質的な疾患に対する治療も行なっています。
ご希望があれば、タイミングや内容を問わず、カウンセリングの機会を提供します。外来の担当医や看護師にお声掛けください。
当院には、日本産科婦人科学会の不妊治療登録施設として生殖補助医療の全ての治療成績を報告する義務があります。出生した児の健康状態を長期にわたってフォローアップすることは、不妊治療の有効性と安全性を確認するために重要です。もし妊娠・出産された場合は、追跡調査へのご協力をお願いいたします。また、生殖医療の進歩に貢献するため、患者さんに不利益をもたらさない範囲内で、研究にご協力頂いたり、学会・論文などのかたちで治療成績を発表させて頂いたりすることがあります。いずれの場合にも、患者さんの個人情報保護に十分留意し、本来の目的以外で使用することは決してありません。
先進医療
1.タイムラプス撮像法による受精卵・胚培養(タイムラプス)
- タイムラプス培養器は、培養している受精卵(胚)を一定時間おきに撮影し、培養器から外へ出すことなく、胚が発育する様子を観察する培養器です。
- 胚が外の環境にさらされないので、胚のストレスが軽減すると考えられています。
- また、胚が分割する様子を詳しく観察できるので、胚の質をより正確に評価できるようになっています。
- 【費用】1回の体外受精または顕微授精あたり 2万円(自費でご負担いただきますが、福井県の助成金の対象になります)
2.生理学的精子選別術
-
- ①ヒアルロン酸を用いた生理学的精子選別術(PICSI:ピクシー)
ヒアルロン酸は卵子の膜に含まれる自然な物質です。PICSIでは、ヒアルロン酸を含んだ培養液を用いてより自然に近い形で精子を選別することにより、DNA損傷や染色体の異常が少ない精子の選別ができ、受精率や着床率の向上が期待されている新しい技術です。 - 【費用】1回の顕微授精あたり 1万4千円(自費でご負担いただきますが、福井県の助成金の対象になります)
- ②膜構造を用いた生理学的精子選択術(ZyMōt:ザイモート)
一般的な精液の調整法では良好な精子を得られない方がおられます。膜構造を用いた生理学的精子選択術(ZyMōt)は、特殊なフィルターと精子の運動性を利用して良好な精子を回収する方法です。精液を短時間で調整できるので、精子のダメージやストレスを軽減することができます。
当院では、これまでの顕微授精で良好な精子を得るのが難しく受精卵(胚)の質が不良で、なかなか妊娠に至らない方を対象に、膜構造を用いた生理学的精子選択術を用いた精子の調整を行います。 - 【費用】1回の顕微授精あたり 2万5千円(自費でご負担いただきますが、福井県の助成金の対象になります)
- ①ヒアルロン酸を用いた生理学的精子選別術(PICSI:ピクシー)
各先進医療に関する助成金については「特定不妊治療費助成制度のご案内」をご参照ください。
その他、詳しくお聞きになりたいことがある方はNet4Uからお問合せいただくか、平日10:30から16:00までの間に高度生殖医療センターまでお問合せください。
※当院はSNS(Net4U)を利用した連絡ツールを採用しており、通院中の皆様にご登録をお願いしております。登録がまだお済みでない方は、登録方法をお伝えしますので、スタッフにお声かけください。
